КАРДИОРИСКИ
Продолжаем серию интервью с терапевтом, кардиологом Андреем Гришковцом. Ранее он объяснил, какие клинические рекомендации существуют сегодня для диагностики сердечно-сосудистых заболеваний и какие новые принципы используются в вопросах профилактики. В этой части разбираемся, кто и когда попадает в группы риска, и как минимизировать вероятность присоединиться к «сердечникам».
– Объясните, пожалуйста, какие изменения в работе сердечно-сосудистой системы приводят к заболеванию?
– Сегодня врачи-кардиологи
руководствуются шкалой SCORE2.
Она определяет риски развития заболеваний сердечно-сосудистой системы. В основе
поражения сосудистого русла лежит состояние, которое называется атеросклероз, а
в основе этого заболевания – хроническое воспаление сосудистой стенки.
Организм, пытаясь вылечить это хроническое воспаление, создает на этом месте
некую «заплатку», пытаясь закрыть поражённый участок. Эта «заплатка» привлекает
к себе иммунокомпетентные клетки, которые в этом участке запутываются и погибают, формируя так называемую пенистую клетку.
Это основа для роста на этой точке атеросклеротической бляшки, которая
продолжает увеличиваться в размерах, потому что клетки продолжают туда
пребывать и там гибнуть.
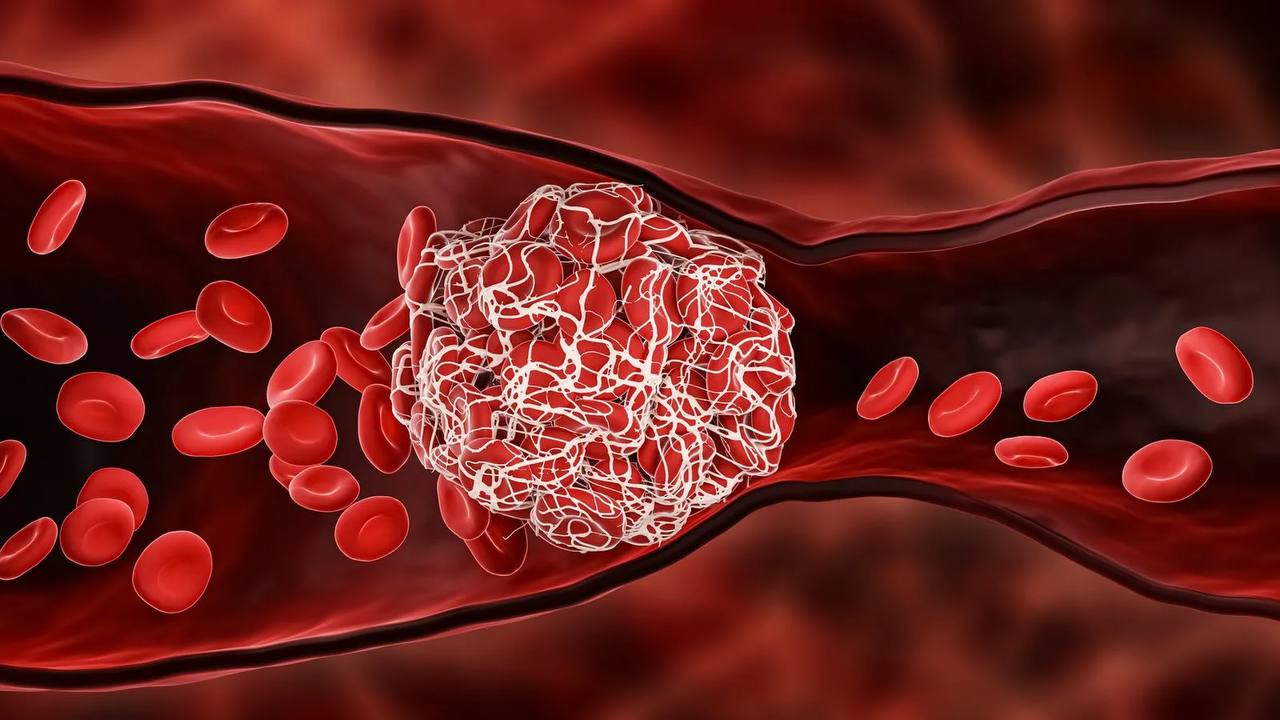
В результате эта бляшка может вырастать до очень больших размеров, перекрывая
сосудистое русло иногда и на 90%. Однако до тех пор, пока в сосуде протекает
кровь, сама по себе бляшка очень часто бывает гемодинамически не значимая.
Чего же мы тогда боимся? Даже если эта бляшка совсем небольшая и перекрывает
кроток на 10-20%, она может иметь так называемую «покрышку» из кальция. Это
действительно похоже не крышечку, которая может повреждаться, разламываться.
Идет турбулентный кровоток, клетки травмируются о края этой покрышки. И на
поверхности бляшки может образовываться тромб.
Тромб – это вещь нестабильная, он может оторваться и поплыть дальше, перекрыв сосудистое русло. Тогда кровь не будет поступать, и разовьётся состояние, которое называется острая ишемия. Если это произошло в сердце, клинически называется острый коронарный синдром. А если в головном мозге, – острое нарушение мозгового кровообращения или инсульт.
В основе практически всех сердечно-сосудистых катастроф лежит развитие атеросклероза.
- Почему же сердечно-сосудистые катастрофы, как вы выразились, чаще всего происходят у мужчин после 40 лет? И когда в группу риска попадают женщины?
- Мужчины в возрасте от 40 лет, действительно, находятся в группе риска. А женщины попадают туда после менопаузы. Эстроген-прогестероновые комплексы, циркулирующие в крови женщины детородного возраста, защищают сосудистую стенку. Природа так предусмотрела, что пока женщина фертильна, она крайне редко болеет ишемической болезнью сердца. Поэтому значимые риски у женщин появляются формально по шкалам с 50 лет, но мы считаем, что после наступления менопаузы. У всех женщин она происходит в разном возрасте. У кого-то это будет ранняя менопауза до 50 лет, а у кого-то фертильность будет сохраняться какое-то время и после 50. Мы ориентируемся именно на этот фактор. И как только фертильность исчезает, мы говорим, что риски у мужчин и женщин сравниваются.
Пока женщина фертильна, она крайне редко болеет ишемической болезнью сердца.
- Какие есть простые способы оценить, болеет человек атеросклерозом или нет?
- Большую роль здесь играет профилактика. Рекомендации европейского, американского и российского кардиологического общества говорят нам, что есть два основных способа оценить проходимость коронарного русла. Они доступны практически в любом лечебном учреждении.
Первое – это ультразвуковое исследование сосудистого русла. Это просто обычное УЗИ, но с использованием дуплексного метода и цифрового картирования. Мы смотрим цветной дуплекс и скорости потоков на экстракраниальных сосудах головы и шеи. Таким образом, мы можем определить, есть ли атеросклеротические бляшки, насколько они значимые. Это будет определять прогноз и наши дальнейшие клинические действия.
Второй способ, который сейчас получает всё большее распространение, – компьютерная томография коронарного кальция. Делается прицельное КТ-сердца, и как правило, на компьютерной томографии виден кальций в коронарных сосудах сердца. Это исследование имеет очень высокую положительную предсказательную ценность. Если кальций обнаруживают, это 100% означает, что у человека есть коронарный атеросклероз. К сожалению, отрицательная прогностическая ценность этого метода невысокая. Если кальций не обнаружен, это не значит, что атеросклеротических бляшек нет, потому что кальциевая покрышка может быть ещё сформирована. Бывает так, что бляшка есть, а покрышки еще нет.

- Какие ещё факторы увеличивают риски сердечно-сосудистых заболеваний у мужчин и женщин?
- Крайне значимым фактором риска является курение. Это буквально определяет прогноз у многих наших пациентов. Если бы человек не курил, у него эти риски были бы в шесть раз меньше, чем когда он курит. Поэтому отказ от курения – это краеугольный камень профилактики сердечно-сосудистых заболеваний. Когда мы лечим курящего человека, надо понимать, что мы сильно ограничены в возможностях медицинской помощи и эффективность терапии будет ниже.
Если бы человек не курил, у него сердечно-сосудистые риски были бы в шесть раз меньше...
Сердечно-сосудистые риски снижаются при физических упражнениях, при соблюдении средиземноморской диеты. Конечно, стресс, особенно хронический, очень влияет на развитие атеросклероза. И некоторые хронические заболевания – это сахарный диабет и хроническая болезнь почек.
Последнее время мы все больше внимания у наших пациентов уделяем состоянию, которое называется хроническая болезнь почек. Если раньше мы считали, что она просто является одним из факторов риска, то сейчас мы говорим о том, что это один из определяющих факторов риска. Пациенты с хронической болезнью почек, гораздо чаще страдают атеросклерозом, чем люди без этого состояния. Хроническая болезнь почек – это снижение скорости клубочковой фильтрации. В норме почки должны фильтровать кровь со скоростью не менее 90 мл в минуту на 1,73 метра квадратных (стандартизированная площадь поверхности тела). При значениях ниже, чем 60 мл, мы будем говорить, что у человека уже есть хроническая болезнь почек.
– Как это диагностируется?
– Самое простое рутинное исследование называется определение уровня креатинина в плазме крови, для анализа нужна цельная кровь. Еще последнее время мы уделяем большое внимание дефициту железа. У человека может не быть анемии, может быть нормальный уровень гемоглобина, но дефицитное состояние это не отрицает. Поэтому нашим пациентам мы стали рутинно брать анализ крови на сывороточное железо и ферритин. Это значимые факторы риска развития сердечно-сосудистых заболеваний, в том числе ишемической болезни сердца.
Кроме того, каждый человек должен знать о состоянии своих почек и рисках сахарного диабета. В том числе, и так называемого предиабета, когда у пациента уже нарушена толерантность к глюкозе, мы это тоже имеем ввиду. Диабет, что первого, что второго типа, имеет прогностические значения примерно одинаковые. Врачи учитывают уровень глюкозы в плазме крови. Потому что гликозилирование эндотелия сосудистой стенки и других органов и систем приводит к развитию микроангиопатии или даже макроангиопатии, а это является очень значимым фактором риска развития атеросклероза.




